Metabolisches Syndrom, Diabetes und Hypercholesterinämie: Gibt es noch normale Werte und brauchen alle Patienten Medikamente?
Die Entwicklung in der Prävalenz und Inzidenz kardiovaskulärer Risikofaktoren, respektive der Zielwerte, welche bei deren Behandlung vorgegeben werden, hat in den letzten Jahren grundlegende Veränderungen erfahren. Die Epidemie der Adipositas, kombiniert mit der fortschreitenden körperlichen Inaktivität sowie einer atherogenen, energiereichen Ernährung wird dafür hauptverantwortlich gemacht und äussert sich u.a. in der steigenden Häufigkeit des metabolischen Syndroms (s. Tabelle 1).
Tabelle 1: Diagnose des Metabolischen Syndroms
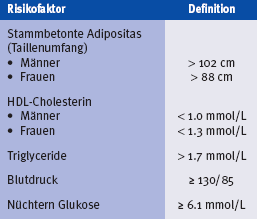
Die starke Verbindung zwischen stammbetonter Adipositas und kardiovaskulärem Risiko hat dazu geführt, dass das metabolische Syndrom heute als eine Häufung metabolischer Komplikationen der Adipositas bezeichnet wird. Folgende Hauptkomponenten, die mit dem metabolischen Syndrom assoziiert sind und als kardiovaskuläre Risikofaktoren gelten, wurden dabei identifiziert:
- Atherogene Dyslipidämie:
- Erhöhte Triglyceride
- Tiefes HDL-Cholesterin
- Normales LDL-Cholesterin, jedoch kleine dichte Partikel mit erhöhter Atherogenizität
- Arterielle Hypertonie
- Insulinresistenz/ Glukoseintoleranz
- Proinflammatorischer Zustand
- Prothrombotischer Zustand
Obwohl kardiovaskuläre Erkrankungen die häufigste klinische Manifestation des Metabolischen Syndroms sind, steht die Insulinresistenz mit entsprechend erhöhtem Risiko zur Entwicklung eines Diabetes mellitus pathophysiologisch im Vordergrund. Sobald dieser klinisch manifest wird, steigt das kardiovaskuläre Risiko markant an und erreicht ein Ausmass, welches dazu geführt hat, dass Diabetes mellitus heute hinsichtlich der prognostischen Bedeutung als Äquivalent zu einer bereits manifesten arteriosklerotischen Endorganschädigung bezeichnet wird.
Diabetes und Dyslipidämie
Seit Diabetes mellitus als Risikoäquivalent einer koronaren Herzkrankheit gilt, wurden auch die Richtlinien in der Behandlung der dabei assoziierten kardiovaskulären Risikofaktoren angepasst. Dementsprechend ist heute bei allen Diabetikern, wie bei den Koronarikern, ein Statin indiziert. Ausnahmen können jedoch gemacht werden bei jüngeren Patienten mit erst kurzer Dauer der Erkrankung, ohne Komplikationen des Diabetes sowie fehlenden zusätzlichen Risikofaktoren. Diese Patienten haben ein mässiges kardiovaskuläres Risiko und dementsprechend gemässigte Lipid-Zielwerte (LDL-Cholesterin < 3.5 mmol/L und Gesamtcholesterin/HDL-Cholesterin Quotient < 5.0). Bei den andern liegen die Zielwerte für das LDL-Cholesterin < 2.6 mmol/L und der für den Gesamtcholesterin/HDL-Cholesterin Quotienten < 4.0. Die optimalen Triglycerid-Werte liegen bei diesen Patienten < 1.7 mmol/L.
Dyslipidämie
Die Notwendigkeit einer medikamentösen Lipidsenkung bei Hochrisikopatienten (manifeste arteriosklerotische Erkrankung, Diabetes mellitus oder ausgeprägtes kardiovaskuläres Risikoprofil) ist heutzutage unumstritten. Kontroversen werden lediglich noch betreffend den zu erreichenden Zielwerten geführt: Gibt es noch normale Werte? oder ist Je tiefer umso besser? Die Fragen sind berechtigt, da auch in Populationen mit deutlich tieferen LDL-Cholesterinwerten als bei uns, z.B. in China, auch ein cholesterinabhängiges Risiko der koronaren Herzkrankheit besteht.
In angiographisch kontrollierten Studien hat sich gezeigt, dass durch die Therapie mit Statinen die Progression der Erkrankung gehemmt werden kann. Die Wirkung war dabei linear, mit der besten Wirkung bei den tiefsten LDL-Werten (2.6 mmol/L). Ein kompletter Stopp der Progression wurde mit den bislang erreichten Zielwerten jedoch nicht erreicht. Mit einer Dosierung von Atorvastatin von 80 mg täglich wollte man dieses Ziel in einer kürzlich publizierten, mit intravaskulärem Ultraschall kontrollierten Studie (REVERSAL) erreichen. Bei einem mittleren LDL-Wert von 3.75 mmol/L vor Behandlungsbeginn wurde unter 80 mg Atorvastatin ein LDL-Mittelwert von 2.0 mmol/L erreicht. Mit diesem Wert konnte ein Stopp der Progression der Koronaratherosklerose gezeigt werden, was verglichen mit einer mässigen Lipidsenkung unter 40 mg Pravastatin (erreichter LDL-Mittelwert von 2.75 mmol/L) nicht der Fall war. Ein Stopp der Progression der Atherosklerose kann somit wahrscheinlich nur mit maximaler Lipidsenkung erreicht werden und Cholesterinwerten, welche deutlich unter den aktuellen Richtlinien liegen. Das Dogma The lower, the better scheint sich also langsam durchzusetzen.
Metabolisches Syndrom
Ob diesen Daten fragt man sich, ob denn auch Patienten mit einem metabolischen Syndrom als Vorstufe eines Diabetes mellitus und ebenfalls erhöhtem kardiovaskulären Risiko noch ohne Statin auskommen. Obwohl die Dyslipidämie des Metabolischen Syndroms nicht durch ein hohes LDL-Cholesterin charakterisiert ist und die Statine in erster Linie in der Sekundärprävention zur LDL-Reduktion eingesetzt werden, haben Subanalysen grosser Statin-Studien gezeigt, dass das kardiovaskuläre Risiko auch bei Patieten mit Metabolischem Syndrom verringert werden kann. Auch Fibrate verändern die atherogene Dyslipidämie positiv und können die Atherosklerose direkt hemmen. Die Kombination von Statinen und Fibraten beieinflusst das Lipidprofil dabei in doppelter Hinsicht. Ob sich dies jedoch in einem besseren klinischen Resultat niederschlägt und wie diese Kombination hinsichtlich gefährlicher Nebenwirkungen toleriert wird, bleibt noch nachzuweisen.
Deshalb gilt die Bekämpfung der Adipositas weiterhin als primäres Ziel der Intervention bei metabolischem Syndrom. In erster Linie sollten die Anstrengungen zur Gewichtsreduktion durch eine erhöhte körperliche Aktivität unterstützt werden. Die Gewichtsreduktion senkt das Gesamtcholesterin, Triglyceride und den Blutdruck, erhöht das HDL-Cholesterin und verbessert die Insulinresistenz. Neuste Erkenntnisse zeigen auch, dass sowohl CRP wie auch PAI-1 reduziert werden können.
Die eindrückliche Wirkung dieser Lebensstilmodifikation wurde durch mehrere Studien des Diabetes Prevention Programs belegt. Dabei wurde gezeigt, dass Metformin, welches seit langem in der Behandlung von Diabetes eingesetzt wird, bei Patienten mit Metabolischem Syndrom die Inzidenz von Diabetes reduziert, dass Lebensstilmassnahmen der Medikation diesbezüglich jedoch überlegen sind.
Dr. med. Jean-Paul Schmid, Klinik und Poliklinik für Kardiologie, Departement Herz und Gefässe, Universitätsklinik Inselspital, Bern.
| Medizin Spektrum |
| |
| 26.9.2005 - ssc |
| |
 |
| |
|