Effekt von Metformin-Therapie und Lifestyle-Veränderung auf das Metabolische Syndrom
In der randomisierten , kontrollierten Studie wurde der Effekt von Metformin oder Lebensstil auf das Metabolische Syndrom untersucht.
|
Titel
The effect of metformin and intensive lifestyle intervention on the metabolic syndrome: the Diabetes Prevention Program randomized trial.
Autoren
Orchard TJ, Temprosa M, Goldberg R, Haffner S, Ratner R, Marcovina S, Fowler S; Diabetes Prevention Program Research Group
Quelle
Ann Intern Med. 2005 Apr 19;142(8):611-9.
Abstract |
Fragestellung
Das metabolische Syndrom ist eine Hochrisikosituation für die Entwicklung eines Diabetes mellitus oder eines kardiovaskulären Ereignisses. Aus diesem Grund ist die Früherkennung besonders wichtig und es ist entscheidend zu wissen, welche Parameter sich dafür eignen. In dieser Studie sollte einerseits die Prävalenz des metabolischen Syndroms bei Patienten mit gestörter Glucosetoleranz bestimmt und andererseits der Effekt zweier Massnahmen auf die Inzidenz und den Verlauf dieses Syndroms untersucht werden: Veränderung der Lebensgewohnheiten («Lifestyle intervention») sowie Therapie mit Metformin (orales Antidiabetikum aus der Klasse der Biguanide).
Hintergrund
Unter einem metabolischen Syndrom versteht man die Kombination aus einem Haupt- (Diabetes mellitus oder gestörte Glucosetoleranz oder Insulinresistenz) und mindestens zwei Zusatzmerkmalen (stammbetonte Adipositas, arterielle Hypertonie, Dyslipidämie, Mikroalbuminurie). In der vorliegenden Studie wurden gemäss WHO-Definition folgende Cut-offs angewendet: Bauchumfang > 102 cm (Männer) bzw. > 88 cm (Frauen); Triglyceridspiegel > 1.7 mmol/L; HDL-Cholesterinspiegel < 1.03 mmol/L (Männer) bzw. < 1.3 mmol/L (Frauen); Blutdruck > 130/85 mm Hg; nüchtern Glucosespiegel > 6.2 mmol/L.
Über die Prävalenz des metabolischen Syndroms bei Patienten mit pathologischer Glukosetoleranz ist wenig bekannt. Das Ausmass, in welchem kardiovaskuläre Ereignisse bei Patienten mit pathologischer Glucosetoleranz durch die Verhinderung der Entwicklung eines metabolischen Syndroms reduziert werden können, ist unklar. In den USA erfüllen derzeit 22% der über 20-Jährigen die Kriterien eines metabolischen Syndroms.
Methoden
Studiendesign
Randomisierte, kontrollierte klinische Studie.
Setting
Forschungs- und medizinische Grundversorgungseinrichtungen im US-Bundesstaat Maryland.
Einschlusskriterien
Teilnehmer eines Diabetes mellitus Präventionprogrammes mit einer pathologischen Glucosetoleranz (nüchtern Glc 5.3-7 mmol/L, 2-Stundenwert nach oraler Glucosegabe 7.8-11.1 mmol/L). Mindestalter: 25 Jahre, Mindest-BMI: 24 kg/m2. Die Patienten wurden zwischen 1996 und 1999 in die Studie eingeschlossen.
Ausschlusskriterien
Patienten mit kürzlichem Myokardinfarkt, symptomatischer koronarer Herzkrankheit, nicht näher definierter schwerer Erkrankung, bereits bekanntem Diabetes mellitus, Einnahme von Medikamenten mit Einfluss auf die Glucosetoleranz, hohen Triglyceridwerten.
Intervention
Randomisierung in 3 Studienarme: intensive Veränderung der Lebensgewohnheiten, orale Therapie mit Metformin oder Placebogabe (in den letzten beiden Gruppen zusätzlich Standardempfehlungen betreffend Bewegungs- und Ernährungsverhalten). In der Lifestyle-Gruppe mussten 150 Minuten körperliches Training pro Woche absolviert und 7% Gewichtsreduktion erreicht werden. Dies bei einer mittleren Intensität, wie z.B. beim Walking. Dazu wurde eine fettarme und kalorienreduzierte Diät empfohlen. Metformin musste zweimal täglich 850mg per os eingenommen werden. Die beiden Studienarme Metformin- und Placebogruppe blieben bis zum Ende verblindet. Die Patienten wurden alle vier Wochen vom Studienteam untersucht.
Primäre Endpunkte
Prävalenz des metabolischen Syndroms bei Patienten mit gestörter Glucosetoleranz
Neuauftreten, respektive Verschwinden des metabolischen Syndroms bei Patienten mit gestörter Glucosetoleranz
Beobachtungsdauer
Mittlere Follow-up Dauer: 3.2 Jahre.
Resultate
Basisdaten
Insgesamt konnten 3234 Patienten in die Studie eingeschlossen werden. 1082 wurden in die Placebogruppe, 1073 in die Metformingruppe und 1079 in die Lifestylegruppe randomisiert.
Patienten
53% der Patienten erfüllten die Kriterien des metabolischen Syndroms bereits bei Einschluss. Im Mittel waren 2.6 der erforderlichen Kriterien vorhanden. Betrachtet man die einzelnen Komponenten des Syndroms, zeigen sich signifikante Unterschiede betreffend deren Prävalenz. Tiefe HDL-Spiegel und ein vergrösserter Bauchumfang konnten besonders bei den jüngeren Patienten festgestellt werden. Erhöhte Nüchtern-Blutzuckerwerte sowie die arterielle Hypertonie waren dagegen bei den älteren Patienten häufiger.
Nach Ausschluss derjenigen Patienten, die bereits bei Studieneinschluss die Kriterien des metabolischen Syndroms erfüllten, wurde die Inzidenz des Neuauftretens während der Follow-up Periode von fast vier Jahren beobachtet. In den ersten beiden Follow- up Jahren sind die meisten Patienten zu den Visiten erschienen, im dritten Jahr nur noch zwei Drittel in jedem Studienarm. Es zeigten sich folgende Unterschiede zwischen den drei Studienarmen: 260 von 490 (53%) der Teilnehmer in der Placebogruppe entwickelten ein metabolisches Syndrom. In der Metformingruppe waren 236 von 503 (47%) neu davon betroffen. In der Lifestylegruppe zeigte sich die tiefste Inzidenz, indem 201 von 530 Teilnehmern (38%) neu die Kriterien erfüllt haben (s. Abbildung).
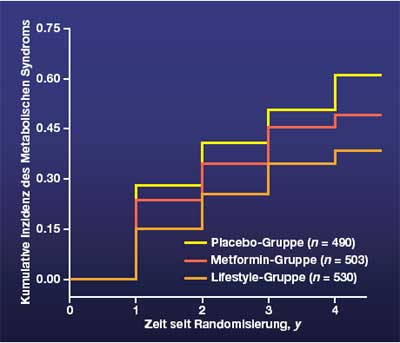
Die Inzidenz des metabolischen Syndroms in den drei Studienarmen zeigte ebenfalls signifikante Unterschiede: im Vergleich zur Placebogruppe hat die Inzidenz in der Metformingruppe um 17% (p = 0.03) und in der Lifestylegruppe sogar um 41% abgenommen (p < 0.001). Betrachtet man alle eingeschlossenen Patienten, hat die Prävalenz des metabolischen Syndroms nur in der Lifestylegruppe abgenommen.
Die kumulative oder Gesamtinzidenz des metabolischen Syndroms in den drei Studienarmen betrug 51% in der Placebogruppe, 45% in der Metformingruppe und 34% in der Lifestylegruppe. Die Lebensstilveränderungen konnten alle Komponenten des metabolischen Syndroms ausser das HDL-Cholesterin günstig beeinflussen. Die Metformintherapie hingegen konnte nur den Bauchumfang und den Nüchtern- Glucosespiegel verbessern.
In keiner Studiengruppe sind grössere unerwünschte Wirkungen aufgetreten. Muskuloskelettale Beschwerden waren am häufigsten in der Lifestylegruppe, gastrointestinale am häufigsten in der Metformingruppe.
Gruppenvergleich der Endpunkte
Die erwähnten Veränderungen der Komponenten des metabolischen Syndroms sind je nach Alter und Geschlecht unterschiedlich ausgefallen. Die Lebensstilveränderungen waren vor allem bei den älteren Patienten wirksam, bei den Männern etwas mehr als bei den Frauen. Die Metformintherapie zeigte nur bei den Männern Wirkung.
Diskussion durch die Autoren
Die Daten stammen aus einer Population freiwilliger Probanden mit pathologischer Glucosetoleranz. Sie lassen sich somit nicht auf die Gesamtbevölkerung übertragen. Die Inzidenz steigt mit zunehmendem Alter und die einzelnen Komponenten sind je nach Altersklasse und Geschlecht unterschiedlich verbreitet. Mit beiden getesteten Massnahmen (Metformintherapie und Lebensstilveränderungen) ist es gelungen, das Neuauftreten des Syndroms zu reduzieren. Der Effekt der Lebensstil-Veränderungen auf das Neuauftreten und den Verlauf des metabolischen Syndroms ist besonders eindrükklich. Damit lässt sich auch das kardiovaskuläre Risikoprofil günstig beeinflussen. Insbesondere schienen sich die vorteilhafte Veränderung der Adipositas und der arteriellen Hypertonie positiv auszuwirken. Das Lipidprofil hingegen hatte eine kleinere Bedeutung, es blieb in allen drei Studienarmen identisch. Es ist geplant, die Entwicklungen in der verwendeten Kohorte in zukünftigen Followups weiter zu verfolgen.
Zusammenfassender Kommentar
Diese Arbeit ist ein weiterer Beweis für die Tatsache, dass für gute Therapieerfolge nicht nur Medikamente, sondern eine ganzheitlichere Problemlösung mit Umstellung der Lebensgewohnheiten des Patienten nötig sind. Bewegung besonders im Kampf gegen die Zivilisationskrankheiten als wichtigste Therapie des 21. Jahrhunderts. Eine effiziente und kostengünstige Behandlung praktisch ohne Nebenwirkungen, einmal abgesehen von möglichen muskuloskelettalen Beschwerden oder Verletzungen. Dies ist allerdings gerade bei den besonders gefährdeten Patienten einfacher gesagt, als getan bzw. kontrolliert. Medikamente einnehmen ist für viele Patienten bequemer als täglich 30 Minuten körperlich aktiv zu sein. Die ideale Kombination wäre deshalb wohl eine Pille, die für Bewegungsdrang sorgt. Da ein solches Produkt derzeit (noch?) nicht in Sicht ist, bleiben wir als Motivatoren und Überzeuger für die Patienten weiterhin gefordert!
Besprechung von Dr. med. Cyrill Morger, Klinik und Poliklinik für Kardiologie, Departement Herz und Gefässe, Universitätsklinik Inselspital, Bern.
Ann Intern Med. 2005 Apr 19;142(8):611-9 - Orchard TJ et al - TJ Orchard et al
27.09.2005 - undefined